不正咬合の分類
「歯並びが悪くて治療したい」と思われる咬みあわせの最右翼が所謂「出っ歯」ではないでしょうか。
今回はこの「出っ歯」に焦点を当てて機能矯正的な出っ歯のとらえ方とそれをどう治していくのか、というお話をしたいと思います。
「出っ歯」というのは不正咬合の分類でいうと「上顎前突」にくくられると思いますが、これにはいろいろな病態の物があります。
不正咬合にはこの反対の「受け口」所謂反対咬合も有名です。
意外なことに病態によっては初期の治療方法が、出っ歯も受け口も同じ手を取ることがあるのです。
なぜでしょうか?
それでは不正咬合の分類のお話からしていきましょう。
上顎前突
出っ歯はという状態は上の顎が下の顎に比べて大きいから起こるように思われがちです。
もちろんそのような場合もあります。
所見としては上の歯が唇から飛び出していていつも見えていたりします。
しかしながら同じ上顎前突でも上だけが異常に大きいという人はあまりいません。
お笑い芸人の明石家さんまさんはむしろ出っ歯を売り物にしています。
さんまさんの物まねをする人はまず着け出っ歯を入れますからね。
さんまさんは出っ歯でもあまり貧相感は無いように思います。
逆に箕輪はるかさんは出っ歯でなおかつ貧乏臭さを売り物にしていた時期があり、歯が出ていたことで打撲し前歯が死んでしまい黒変していたのを売り物にしていた時期すらありました。
一般的に出っ歯が嫌われるのはゲゲゲの鬼太郎のねずみ男のような面相になるときではないでしょうか。
それは貧相とにつながりなんとなく暗い表情になってしまいます。
ちなみにいうと私が機能矯正医としての第一歩を踏み出した症例は出っ歯の治療からでした。
この当時口腔内カメラを持っていなかったので模型の写真しかありませんが、まあ見事な出っ歯です。
下口唇の下に深い溝が見られることが口腔外所見の特長です。
ところでこの出っ歯、どのような要素の出っ歯なのでしょうか?
同じ出っ歯でもの生業によって治し方が違います。
この要素を分類したのがアメリカの日系人歯科医ヨシ・ジェファーソン先生です。
下顎前突
いわゆる受け口です。
受け口の場合はとても分かりやすいですから小中学生で受け口なら「治さないとだめだよね」という話になりやすいです。
しかも受け口は成長とともに促進されますから確かに早く着手したほうがいいです。
しかしながら受け口はやや面倒な側面を持っています。
今回は上顎前突が主役ですからこちらは触りだけ触れさせていただきますが、この受け口にも要素により3分類することができます。
また、これが厄介なのは12歳くらいで他の不正咬合の子がもうそろそろ終わり、という頃になって突如として下の顎が伸び始める場合があるのです。
初診時の問診でご家族とか親戚に極端な反対咬合の方はいないかをお聞きはしているのですが、お父さんもお母さんも正常でおじいさんや親類縁者にのような方がいなくても、お子さんだけに突然下顎過成長が来てしまうというケースも体験しています。
つまりは末端肥大症で背もドンドン高くなってしまいます。
これは下顎切除術でないと治せないのですが、このとき大事になるのは下顎を切除した時にきれいなかみ合わせになるように上顎の準備をしておくということです。
顎は切れば小さくなるけど背は引っ張っても伸びないので背が高くなったことをギフトと考えていただくのが一番だろうと思います。
どっちにしても、どうせ切るんだからほっておいてもいいかというとそうでもありません。
上顎の方をしっかり準備しないと手術の適応年齢に達しているのに着手できないという事態になります。
また当院の患者さんのお母様で受け口の手術をしたのですが、何故か矯正専門医が第一小臼歯を4本抜いてしまってその後反対咬合の後戻りや顎関節症などの副作用に悩まされ、当院で機能矯正装置を使って再治療したという方もいました。
どのような状態だったのかその時は知るすべはありませんでしたが、4抜歯はいらなかったのではないかと思われました。
下顎前突の要素によって治し方が変わってきます。
最初の方針が間違ってしまうとせっかく手術などの重い治療をしてもうまく治せくなりますから診断と見極めはとても大事です。
上下顎関係が正常な不正咬合
今回のメインテーマは上顎前突ですが比較上下額の関係は正常だか不正咬合という場合も述べておきましょう。
所謂乱食い状態の歯列です。
大学の時にこのような状態になるのは、顎の大きさに対して歯が大きすぎるためと習いました。
確かにそのような状態であれば歯を抜けば治るわけです。
しかしながらそのためには顎の大きさは正常であるのに、という前提条件が着くはずです。
では顎の正常な大きさとは何でしょうか?
それが計れなければ軽々に抜歯をしてしまうと歯は並んだが他がおかしくなった、という事になりかねないのです。
ビムラー分析は多数ある矯正の分析法の中でただひとつ、大きさ、を測る分析法です。
ですから、私の機能矯正は大きさに着目した矯正法と言えるのかもしれません。
ビムラー分析であっても当然抜くという処方が出る場合もあります。
ビムラー先生の治療でも4抜歯というのは存在しています。
それは上下顎の大きさは正常だが不正咬合が起きている場合。
この場合は間違いなく抜歯症例となるわけです。
ところが今まで20年近くビムラー分析をやり続けていて、日本人でこのような方にお会いしたことがないのです。
日本人は民族的に上顎骨の発育が悪くほとんどの人が上顎骨が小さいことが不正咬合の原因になっているため、抜歯と言う処方が出ないのです。
抜かない矯正を表看板にしていますが正確に「言うと抜く必要のない歯を抜かない矯正」と言えるのかもしれません。
ヨシ・ジェファーソンの分類
ヨシ先生は日系アメリカ人でサンフランシスコの開業医ですが、ビムラー先生の理論を実践で使いやすく分類したスケルタルダイアグラムを開発しました。
これは上下の顎骨の位置関係を垂直的な指標でとらえたもので、とくに機能矯正治療のときには大変役に立ちます。
実際のジェファーソンアナリシスはセファロレントゲン写真を製図版の上に乗せ、N-S平面、咬合平面、下顎骨の下縁平面を後方に延長し、交点の最大公約数を取ってポイントゼロとして、そこを中点としてN点から円弧を引いて上下額骨の位置関係を調べると言うものです。
これは結構作業量が膨大なため簡略化したものがスケルタルダイヤグラムです。
スケルタルダイアグラムを見る時、現在ではセファロレントゲン上の鼻骨の付け根の部分N点からフランクフルト平面に垂線を下して上顎骨の前縁A点が乗っている場合を正常とします。
また下顎もN点から降りた線に乗っている場合を正常とします。
この二つが乗っている場合をタイプⅠ(正常)として治療の一つの目標とします。
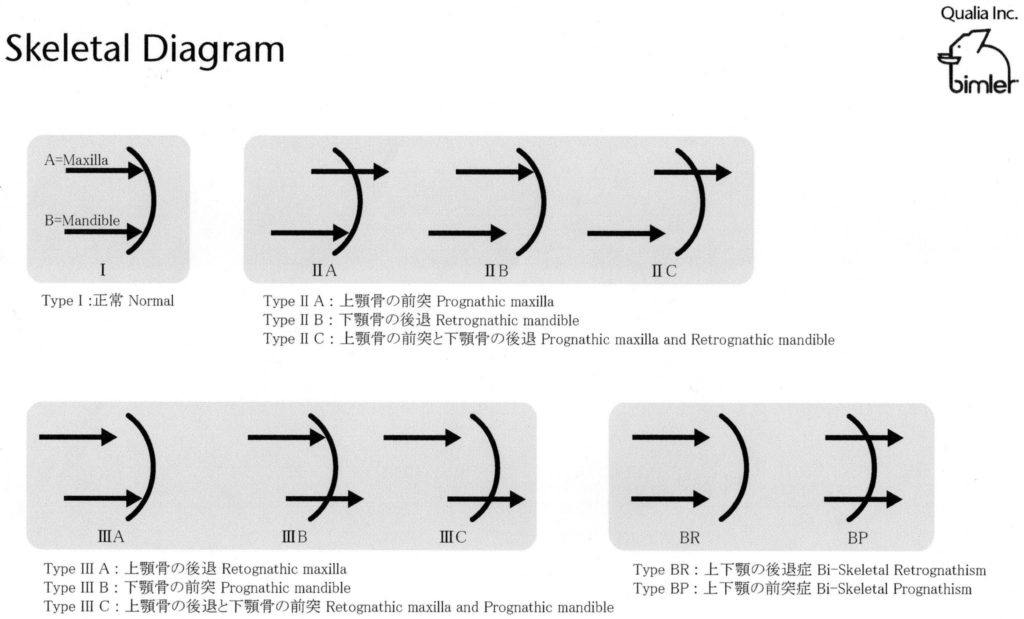
上顎前突3態
次に上顎前突の場合を考えてみます。
上下の位置関係が上顎が前に出ている場合をタイプⅡとしますが、N点から降ろした線よりA点が前に出ているものをタイプⅡA、乗っているが下顎B点が下がっているものをタイプⅡBとします。
さらにA点が前に出ていてB点が後ろに下がっているものをタイプⅡCとします。
この3態に分類することによってそれぞれ治療の方針が異なることになります。
タイプⅡAの場合は上顎を後方に抑えるのが方針となり、タイプⅡBの場合は下顎を前方誘導することが必要になります。
当然タイプⅡCでは両方を同時に行うと言うのが方針となります。
下顎前突3態
下顎前突の分類も同様です。
下顎前突をタイプⅢとしますが、上顎が下がっているものをタイプⅢA、下顎が出ているものをタイプⅢB、上顎が下がり下顎が出ているものをタイプⅢCとします。
当然それぞれに治し方は異なります。
上下のの位置関係は正常だが不正咬合
上下は正常だが両方出てしまっている場合もあります。
この場合をBP、両方下がっている場合をBRとします。
日本人はBRが多いように思われます。
上顎前突を治さないとどうなるか
上顎前突と言っても3態によって治し方は異なります。
タイプⅡA
このタイプは日本人にはほとんどいません。
完全に治すには外科手術が必要になると思われますが臨床経験がないので良くわかりません。
タイプⅡB
ピエールロバン症候群などがこのタイプに含まれます。
MASと呼ばれる装置はそもそもピエールロバンを治すために開発されたので、MASが良く効きます。バイオネーターⅡやビムラータイプA等です。
放置すると呼吸機能に障害がおこる他顎関節症などにかかりやすくまた奥歯が虫歯で無くなりやすくなります。
タイプⅡC
このタイプが日本人には一番多くなります。
MASを使ったのに治りが悪い上顎前突がこのタイプです。
MASを使う前に上顎に聞く装置を使う必要があります。
頬こけを起こすのがこのタイプです。
放置して場合はタイプⅡBに加えて頬こけやねずみ男顔貌などが治らないと言う事になります。
出っ歯なのに前に引っ張ると言うトリッキーな方法で治す必要があり、患者さんは驚かれるかもしれません。
症例
先ほどの模型の写真の患者さんですが、ビムラータイプAを半年ほど使用してここまでよくなりました。
お顔の状態はこのようになっています。
下口唇の下の溝が消えているのが観察されます。
この方は実はタイプⅡBでしたのでビムラータイプAで著効がありました。
さらにブラケットワイヤーを使って完治後の写真が下です。
初診時と比べると頬こけも改善していることが観察されると思います。
上顎前突は受け口と違い見落とされがちな不正咬合ですが、実は下顎が後退することで呼吸機能にかなり悪影響がでると言われており、治すことによってご覧のように改善して、患者さんの健康とQOLの改善に大きく寄与できるものと考えております。










